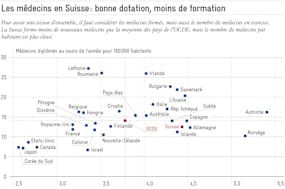
L’organisation du secteur de la santé en Suisse relève majoritairement de la compétence des cantons. Cette répartition des tâches selon le principe de la subsidiarité est judicieuse et constitue un point fort du pays. Elle permet de tenir compte des particularités topographiques, socioculturelles et démographiques. Les soins ambulatoires aux personnes âgées ne s’organisent pas de la même façon dans un canton de montagne confronté à une forte pénurie de personnel qualifié et dans un environnement urbain sur les rives du Rhône, où les travailleurs transfrontaliers représentent jusqu’à 20 pour cent du personnel soignant.
La subsidiarité, et la proximité avec les citoyens qu’elle implique, est également un garant de l’acceptance de l’organisation sanitaire et de ses coûts élevés. Dans un pays dont le système de santé, mesuré à sa part dans le produit intérieur brut, est le deuxième plus coûteux au monde, une tel soutien n’est pas acquis d’avance.
Espaces fonctionnels et espaces politiques
L’organisation des soins suivant le découpage territorial cantonal ne présente cependant pas que des avantages. Pour des entreprises dont l’activité s’étend sur plusieurs cantons, l’obtention des autorisations d’exploitation, le financement des prestations ou la collaboration avec d’autres acteurs de la santé n’est pas sans difficultés quand il faut tenir compte de 26 réglementations.
En outre, les frontières cantonales suivent rarement celles des espaces fonctionnels – c’est-à-dire des espaces géographiques formant un ensemble social et économique cohérent. Ces espaces fonctionnels peuvent varier selon les prestations de santé. Tandis que les soins à domicile pour les personnes âgées peuvent être organisés à un niveau très local, les établissements médico-sociaux (EMS) nécessitent pour une exploitation efficiente des bassins de population plus importants, s’étendant souvent au-delà des frontières communales. Les hôpitaux, les services d’urgence ou la médecine (hautement) spécialisée ont besoin quant à eux de zones encore plus étendues et suprarégionales.
S’affranchir des frontières
Les questions liées aux espaces fonctionnels peuvent être résolues – s’il existe une volonté politique en ce sens. De nombreuses communes unissent leurs ressources lorsqu’il s’agit par exemple de construire et exploiter un EMS.
Quelques initiatives isolées voient également des cantons dépasser les limites de leur territoire pour coopérer avec d’autres. Ainsi par exemple l’Hôpital intercantonal de la Broye (HIB), co-financé par les cantons de Vaud et de Fribourg, ou le projet Lunis, qui prévoit la fusion des hôpitaux cantonaux de Lucerne et de Nidwald.
D’autres efforts ont un caractère systématique et institutionnel. Par votation populaire, les cantons de Bâle-Ville et de Bâle-Campagne ont décidé en 2019 de conduire désormais en commun leur planification hospitalière. En 2020, cinq directions cantonales de la santé, à savoir celles de Saint-Gall, Glaris, Grisons et des deux cantons d’Appenzell, ont initié un projet de planification hospitalière coordonnée, dont les résultats sont attendus pour 2022.

Fusion prévue pour l’hôpital cantonal de Lucerne. (Wikimedia Commons)
Pas de grandes régions hospitalières
Mais de telles organisations supracantonales constituent plutôt l’exception que la règle : car politique hospitalière rime souvent avec politique régionale. L’hôpital cantonal est fréquemment la plus grande entreprise du canton. Pour réduire les conflits d’intérêts auxquels sont exposés les cantons lors de la planification hospitalière, il est parfois proposé de créer de grandes régions. L’objectif d’une organisation suprarégionale est certes louable, mais la formation de telles régions comporte des difficultés en pratique.
Si l’on souhaite définir de grandes régions qui ne coïncident pas avec les frontières des cantons, il deviendrait nécessaire, en raison de l’équivalence fiscale («qui commande paie»), de régler le financement hospitalier au niveau national – donc à charge de la Confédération et non comme aujourd’hui, à hauteur de 45 pour cent, à celle des cantons. Cette organisation dissocierait les soins hospitaliers – au niveau national – du reste du secteur de la santé au niveau cantonal, ce qui entraînerait des problèmes d’interfaces, ainsi que des incitations négatives.
Si l’on souhaite se baser sur la carte actuelle des cantons et regrouper certains d’entre eux dans une même région, il se pose alors la question de la gouvernance. Une grande région Vaud-Neuchâtel par exemple réunirait deux partenaires de poids inégal. Selon quelles règles pourrait-on concilier des divergences de vues concernant la planification hospitalière si le canton de Vaud souhaite procéder différemment du canton de Neuchâtel ? Si la part de voix était définie en fonction du nombre d’habitants, Neuchâtel serait constamment du côté perdant. Si les voix des deux partenaires pesaient de manière identique, Neuchâtel disposerait d’un droit de veto pour bloquer d’éventuelles centralisations en dehors de son canton.
Enfin, la formation de grandes régions part de l’hypothèse que les prestations hospitalières peuvent être planifiées par l’État. Mais il y a peu de raisons de supposer que les défaillances de planification constatées actuellement au niveau cantonal pourraient être évitées en élargissant la zone de planification. Au contraire : plus la prise de décision s’éloigne des citoyens, plus le risque d’allouer des ressources sur la base de motivation purement politique s’accroît.
Moins de planification, plus de perméabilité
Le fédéralisme dans le secteur de la santé permet d’offrir un service de soins de qualité, innovants et proches des citoyens. Néanmoins, le rôle multiple des cantons crée des incitations négatives. Il faut ainsi lutter contre l’esprit de clocher cantonal conduisant à des surcapacités.
Un moyen de tirer parti des structures décentralisées, sans s’engager dans la création de grandes régions de planification, serait de remplacer les listes hospitalières cantonales par des normes de qualité valables dans toute la Suisse. Tous les hôpitaux remplissant les conditions ainsi établies seraient autorisés à facturer leurs prestations à la caisse-maladie et au canton de résidence du patient. La Confédération ne déterminerait explicitement pas où se répartissent les différents hôpitaux. L’approvisionnement en soins resterait de la compétence des cantons, comme cela fonctionne déjà dans d’autres domaines de la politique de santé (pharmacies, cabinets médicaux, services d’aide et de soins à domicile).
Si ce marché ainsi plus ouvert ne produisait pas localement les prestations souhaitées, les cantons pourraient répondre de façon subsidiaire aux besoins régionaux par l’octroi de prestations d’intérêt général. L’introduction de telles mesures améliorerait la perméabilité des soins entre les frontières cantonales et stimulerait la concurrence qualitative dans l’ensemble de la Suisse, ce qui conduirait en définitive à une spécialisation et concentration des hôpitaux – sans toutefois devoir renoncer au fédéralisme.