Le premier pilier de la prévoyance vieillesse (AVS) et l’assurance obligatoire des soins sont des piliers de la sécurité sociale en Suisse. En 2014, les deux assurances absorbaient 44% de toutes les dépenses sociales, leurs prestations sont ancrées dans la loi et donc prédéfinies. Toutefois, ces promesses de prestations ne sont pas préfinancées : ce sont les générations futures qui devront les assurer. Qu’est-ce que cela signifie ?
Dans l’AVS, les contributions salariales des personnes actives financent les rentes en cours des retraités. Le premier pilier de la prévoyance vieillesse ne se fonde pas sur l’épargne, mais sur un système de transfert bien organisé et solidaire. Le rapport entre le nombre d’actifs et le nombre de retraités y joue donc un rôle essentiel : les dépenses de l’AVS augmenteront considérablement ces prochaines années, avec le départ à la retraite des personnes nées pendant le pic de natalité du baby-boom, qui vivent en outre de plus en plus longtemps. Pour assainir les finances de l’AVS – surtout en vue du nombre toujours plus restreint de contribuables à l’avenir – trois leviers sont en principe disponibles.
Tout d’abord, les prestations, et donc aussi les rentes, peuvent être réduites. De telles réductions sont cependant particulièrement difficiles à mettre en œuvre sur le plan politique et aussi peu efficaces, car l’AVS doit garantir le minimum vital.
Deuxièmement, les recettes peuvent être augmentées. Pour financer la hausse de ces coûts sans relever les taux de cotisation à l’AVS, il faut que la masse salariale totale en Suisse – et avec elle les contributions salariales cumulées – augmentent. Pour y parvenir, il faut que davantage de personnes deviennent actives (par exemple, grâce à l’immigration ou en rendant active la population qui, jusqu’à présent, ne travaillait pas), ou que la population résidente gagne plus par habitant. Le problème est que la croissance ne se décrète pas. Il en va autrement pour l’augmentation des cotisations au financement de l’AVS. La façon la plus équitable d’y parvenir en respectant l’équité entre les générations est la TVA : tous, jeunes et personnes âgées, paient dans ce cas selon leur consommation. En revanche, avec des prélèvements plus élevés sur les salaires, l’importante économie exportatrice suisse serait soumise à une pression encore plus grande qu’elle ne l’est déjà aujourd’hui avec le franc fort.
Troisièmement, la durée de cotisation peut être prolongée par le relèvement de l’âge légal de la retraite. Cette mesure déploie un double effet : d’une part, les employeurs et les employés versent plus longtemps des contributions AVS ; d’autre part, la durée de perception de la rente diminue. Les conséquences financières seraient substantielles : une augmentation de l’âge de la retraite de 12 mois pour hommes et femmes permettrait d’améliorer les comptes de l’AVS d’environ 2,7 milliards de francs en 2030. Un regard sur le passé permet de fournir la preuve qu’une augmentation de l’âge de la retraite a un effet positif sur le marché du travail : l’âge de la retraite des femmes a été augmenté de 62 à 63 ans en 2001, puis de 63 à 64 ans en 2005. L’âge effectif de la retraite des cohortes concernées a fortement augmenté aussi à ce moment-là.
Cependant, une augmentation de l’âge de la retraite au-delà de 65 ans est un tabou politique en Suisse. Mais si elle ne prend pas ces mesures, qui devrait le faire ? Notre pays a l’une des espérances de vie les plus élevées au monde. Notre économie se caractérise par un secteur des services développé, la part de la population active dans des secteurs à pénibilité élevée, tels que l’agriculture ou l’industrie lourde, est faible en comparaison internationale. La situation est différente dans la majorité des pays industrialisés : 17 pays de l’OCDE ont décidé de fixer l’âge de la retraite à 67 ou 68 ans et une partie l’applique déjà, bien que ces pays connaissent une espérance de vie à la naissance plus faible que la Suisse.
Des coûts en hausse dans les soins aux personnes âgées
Au niveau de l’assurance-maladie aussi, le financement des prestations de santé implique, à long terme, une charge supplémentaire pour la population active. Les primes des caisses maladie sont conçues comme des primes individuelles : ainsi, à première vue, aucun transfert n’a lieu entre les actifs et les retraités, mais seulement entre les personnes en bonne santé et les malades. Toutefois, étant donné que la plus grande partie des coûts de la santé survient deux ans avant le décès, c’est-à-dire pour la plupart des individus à un âge avancé, le système des primes individuelles mène de facto à un subventionnement croisé des personnes âgées par les plus jeunes. Le cofinancement de l’Etat pour les hôpitaux, les prestations des SASD et des EMS au moyen des recettes fiscales implique une redistribution croissante des jeunes vers les personnes âgées. Dans le canton de Zurich par exemple, près de trois quarts des impôts sur le revenu et sur la fortune proviennent de la population en âge de travailler.
L’augmentation de l’espérance de vie en tant que telle n’influence pas fortement les coûts de la santé. Avec la hausse de l’espérance de vie, c’est simplement les «coûts liés à mort» qui sont retardés. Mais avec le départ à la retraite des baby-boomers, la dynamique du financement des dépenses de santé se modifie : au cours des 20 prochaines années, le nombre de personnes âgées de 80 ans et plus augmentera de plus de 80% en Suisse. Dans le même temps, le nombre de personnes en âge de travailler augmentera de seulement 7%. Si à l’avenir, l’on souhaite consacrer autant de ressources qu’aujourd’hui aux soins pour les personnes âgées, nous sommes confrontés à de grands défis financiers, mais aussi organisationnels.
Endiguer la croissance des coûts
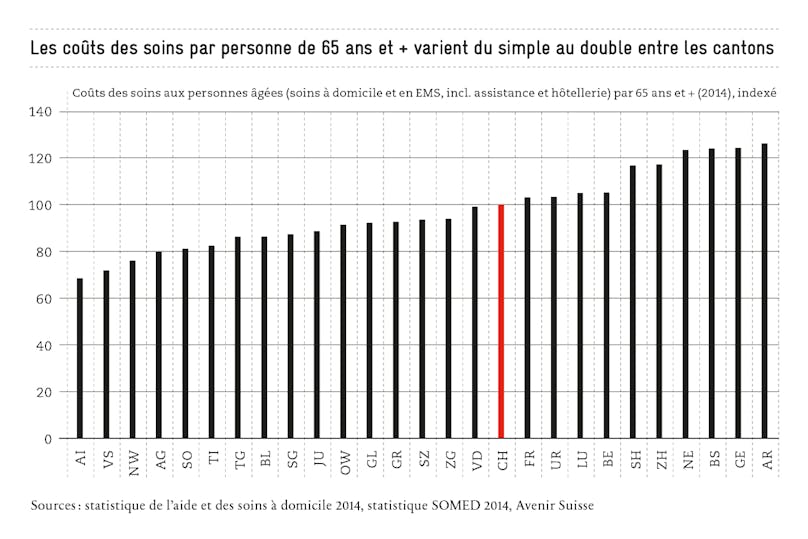
L’organisation des soins aux personnes âgées relève de la compétence des cantons. Le fédéralisme permet de prendre en compte les réalités locales. Cependant, on observe des différences considérables par rapport aux coûts annuels des soins par personne de 65 ans et plus. Certains cantons tels qu’Appenzell Rhodes-Intérieures, le Valais et Nidwald fournissent des soins jusqu’à 45% meilleur marché que les cantons les plus chers (Appenzell Rhodes-Extérieures, Genève, Bâle-Ville) – à niveau de soins comparable (voir graphique ci-dessus).
Une organisation complémentaire des soins est nécessaire : les cas légers devraient être soignés en ambulatoire à la maison ou dans des structures d’accueil de jour. Les cas plus lourds devraient être pris en charge de façon stationnaire dans des EMS. Il faut une stratégie «ambulatoire et stationnaire» au lieu de «préférable au stationnaire».
En s’inspirant des meilleurs cantons tout au long de la chaîne de soins, le potentiel d’optimisation serait substantiel. Une économie de 1,9 milliard de francs par an pourrait être réalisée, si l’organisation des soins dans les cantons était au moins aussi efficace que la moyenne suisse. Cela correspond à 17% des dépenses de 11 milliards de francs (2014) pour les soins aux personnes âgées.
Garantir le contrat entre générations
Malgré les possibilités d’optimisation, le financement des soins aux personnes âgées restera un défi. Le Conseil fédéral estime qu’une hausse des impôts de 12% sera nécessaire d’ici à 2045, et que la part des primes d’assurance-maladie consacrée aux soins aux personnes âgées va doubler. La solution à long terme de la plupart des problèmes évoqués serait d’introduire un capital-soins obligatoire et individuel pour le financement des soins aux personnes âgées. Cette épargne pourrait être engagée pour toute prestation de soins ou d’assistance, à domicile ou en EMS. En cas de décès, l’épargne non utilisée pourrait être léguée aux héritiers. Le soutien des proches est ainsi honoré ; la responsabilité personnelle et l’incitation à épargner les ressources sont renforcées.
Le capital-soins devrait pouvoir couvrir le coût moyen des soins dans un EMS (hors hôtellerie). Il en résulte une prime mensuelle d’environ 250 francs. A première vue, cela peut paraître élevé. Toutefois près de 70% de cette somme est aujourd’hui financé à travers d’autres canaux ; avant tout avec les recettes fiscales et les primes d’assurance-maladie, qui devraient être réduites en conséquence. Etant donné que l’obligation de cotiser commence seulement à 55 ans, les assurés plus jeunes et leurs familles seront significativement soulagés. Si une personne ne peut pas payer la prime, l’Etat doit la soutenir, de manière analogue à la réduction des primes d’assurance-maladie. Si le capital-soins ne suffit pas, les dépenses devront être couvertes par des ressources privées ou des prestations complémentaires, comme c’est le cas actuellement. Un filet de sécurité est ainsi maintenu : l’Etat n’intervient que de façon subsidiaire, au lieu de recourir au principe de l’arrosoir.
Transformer sans démanteler
Le financement de l’AVS et la garantie pérenne des soins aux personnes âgées mettent le contrat de générations à rude épreuve. Si, à l’avenir, les jeunes générations «se limitent» à verser autant que les générations précédentes, l’argent viendra à manquer pour permettre aux individus de vieillir dans la dignité. Si les générations plus âgées attendent les mêmes prestations financières que celles qui les ont précédées, la charge pour les actifs ne sera plus supportable. Ainsi, une révision, et non une résiliation du contrat de générations est nécessaire. Mais dans tous les cas, les engagements en matière de prestations qui prévalent actuellement ne doivent pas être étendus au détriment des générations futures. L’extension de l’AVS d’un montant de 70 francs pour les nouveaux retraités, prévue dans le cadre de la réforme Prévoyance vieillesse 2020, coûtera à la population active 1,4 milliard de francs de plus chaque année, ce qui va exactement dans la direction opposée.