Letzte Woche hat sich einmal mehr beispielhaft die Schizophrenie der aktuellen Gesundheitspolitik gezeigt. Am Dienstag forderten die Universitätsspitäler höhere Tarife. Steigende Löhne als Folge der Pflegeinitiative sowie höhere Energie- und Materialkosten setzen die Spitäler finanziell unter Druck. «So kann es nicht weiter gehen!», lautete der Grundtenor. Am Donnerstag informierte das Bundesamt für Gesundheit, die Ausgaben der Krankenkassen nähmen im Vergleich zum Vorjahr stark zu, weshalb Sparmassnahmen nötig seien. Auch in diesem Fall hiess es allenthalben: «So kann es nicht weitergehen!»
Jährlich wiederholt sich das gleiche Bild: Im Frühjahr werden mehr Kostenübernahmen gefordert. Im Herbst rufen alle nach Einsparungen, wenn die neuen Krankenkassenprämien bekannt werden. In der Zwischenzeit beschäftigen unsere Volksvertreter die Verwaltung mit Symbolpolitik: Allein auf Bundesebene werden jährlich mehr als 500 parlamentarische, oft widersprüchliche Geschäfte zum Gesundheitssektor eingereicht.
Trotz dieser Hektik bleibt unser Gesundheitswesen eine Blackbox. Zwar können die Ausgaben exakt beziffert werden: 86,344 Mrd. Fr. im Jahr 2021. Der Wert dieser Leistungen für die Patienten und die Gesellschaft ist jedoch unbekannt.
Mehr Leistung pro investierten Franken
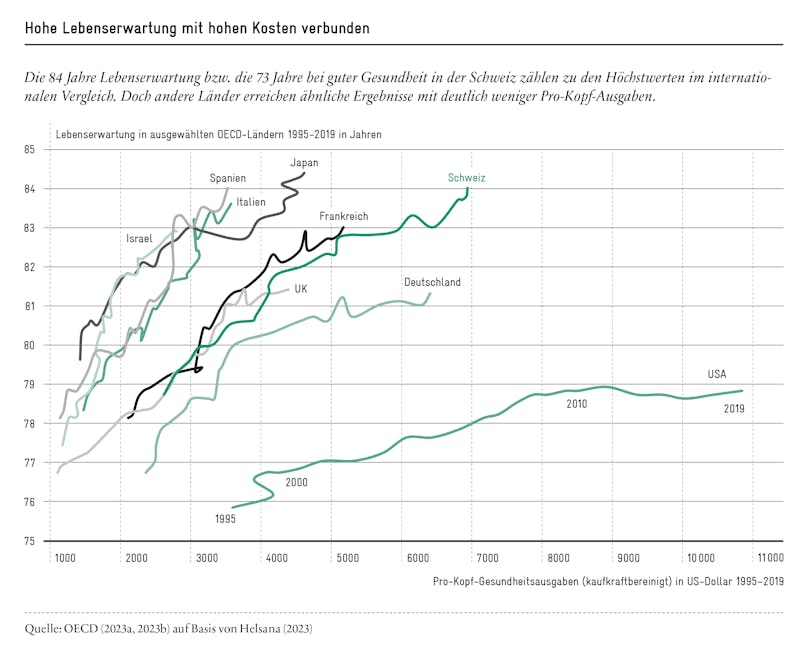
Um die Patienten in den Mittelpunkt zu rücken, müssen wir den Wert der Leistung – also deren Qualität – aus Patientensicht verstehen. Mehrausgaben sind dann gerechtfertigt, wenn sie einer Mehrleistung entsprechen. Doch während in den letzten Jahren die kaufkraftbereinigten Ausgaben pro Kopf in der Schweiz signifikant stiegen, wuchs die Lebenserwartung im internationalen Vergleich nur wenig. Andere Länder, z.B. Italien, Spanien oder Japan, waren diesbezüglich effizienter. Ihre Kurven verlaufen steiler als diejenige der Schweiz (vgl. Abbildung).
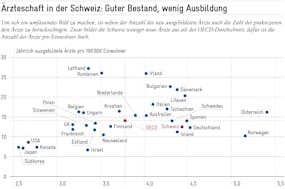
Nicht nur international, auch innerhalb der Schweiz lassen die Unterschiede aufhorchen. Beispielsweise war die Zahl der Kniearthroskopien pro Einwohner im Jahr 2021 im Kanton Basel-Stadt dreimal so hoch wie im Kanton Genf. Ebenso variiert die Rate der durchgeführten Computer-Tomografien. 2021 wurden in der Waadt 167 und im Kanton Genf 153 Untersuchungen pro tausend Einwohner durchgeführt, während es im Kanton Zürich nur 103 waren. Ist die Bevölkerung in der Romandie kranker als in der Deutschschweiz? Oder werden die Zürcherinnen und Zürcher unterversorgt? Ohne Messung der Qualität pro Krankheitsbild lässt sich die Frage nicht beantworten.
Unterschiede anerkennen
Der erste Schritt hin zu einem qualitativen und patientenzentrierten Gesundheitswesen besteht also darin, die Unterschiede bei der Diagnose, der Indikation oder der Durchführung einer Therapie zu akzeptieren. Das ist kein Akt des Misstrauens gegenüber dem Gesundheitspersonal oder gar mangelnde Anerkennung ihres Engagements. Es geht lediglich darum, statistische Varianz zu identifizieren, wie sie in den meisten Berufsgruppen zu finden ist. Unterschiede zu erkennen, ihre Ursachen zu verstehen die Transparenz darüber zu schaffen, stellt einen unverzichtbaren Schritt zur Verbesserung der Qualität unseres Gesundheitssystems dar.
Transparenz schreckt viele Leistungserbringer ab. Das ist nachvollziehbar: Auch wenn sie das Beste für ihre Patienten unternehmen, wissen viele nicht, wie gut sie im Vergleich zu ihren Peers abschneiden. Diese Unsicherheit kann Abwehrreflexe und Angst vor einer «Hexenjagd» auslösen. Auch ist die Messung der Qualität kein einfaches Unterfangen; Wird falsch gemessen, können falsche Schlüsse gezogen werden. Dies gilt es zu vermeiden. Aber in einem kollektiv finanzierten System, das jährlich über 80 Milliarden Franken umverteilt, sind wir den Versicherten und den Steuerzahlern verpflichtet, Rechenschaft über die Qualität der Leistungen zu geben. Alles andere ist teurer Blindflug ohne Instrumente.
Um die Vorbehalte der Leistungserbringer ernst zu nehmen und gleichzeitig mehr Transparenz zu schaffen, schlagen wir ein Vorgehen in zwei Etappen vor: In einem ersten Schritt definieren die Fachgesellschaften Indikatoren, die für ihr Gebiet relevant sind. Diese werden zuerst unter dem Schutz der Anonymität zugänglich gemacht. In dieser Phase sollte jeder Leistungserbringer nur seine eigenen Daten im Vergleich zu denjenigen der Konkurrenz sehen, ohne die Mitbewerber namentlich identifizieren zu können. So können erste Verbesserungen eingeleitet und Vertrauen in die Methodik gewonnen werden.
In einer zweiten Etappe werden die Qualitätsmessungen für Patienten, Leistungserbringer und Krankenversicherer zugänglich gemacht. Damit kann jede Institution ihre Stärken erkennen und wo nötig passende Kooperationspartner identifizieren. Zuweisende Ärzte werden zudem mit objektiven Kriterien in die Lage versetzt, die besten Spezialisten für ihre Patienten ausfindig zu machen. Der zeitliche Rahmen für die Einführung eines solchen Benchmarkings sollte vom Staat vorgegeben werden.
Fachkräftemangel als Chance
Der Ruf nach mehr Qualität, nach mehr Patientenzentriertheit ist nicht neu. Warum soll es nun (endlich) gelingen? Ein möglicher Katalysator könnte der akute Personalmangel in der Branche sein. Die Spezialisierung des Gesundheitswesens hat zwar medizinische Erfolge gebracht. Dabei ging jedoch für viele Beteiligte das Gesamtbild verloren. Qualitätsindikatoren zu bestimmen, die für den Patienten zählen und seine Genesung über den ganzen Patientenpfad abbilden, dürfte die Motivation von Ärzten und Pflegefachpersonen in der stark fragmentierten Medizin verbessern. Für die Leistungserbringer als Arbeitgeber ermöglicht der Qualitätsfokus, sich von der Konkurrenz abzuheben. Damit gewinnen sie nicht nur die Gunst der Patienten (oder ihrer Zuweiser), sondern auch vom knapp werdenden Fachpersonal. Schliesslich schont ein Fokus auf Qualität auch die Finanzen und das Personal. Er beschleunigt die Heilung, minimiert Komplikationen, vermeidet Übermedikation und reduziert die Anzahl überflüssiger und für die Patienten belastender Therapien. In Zeiten von Personalmangel sollten wir die vorhandenen Ressourcen auf allen Ebenen optimieren.
Weiterführende Informationen finden Sie in unserer Studie «Mehr Mehrwert im Gesundheitswesen».