Gesundheit ist aus individueller Sicht ein existenzielles Gut, und viele Menschen dürften es als selbstverständlich erachten, dass alles getan wird, wenn es um das persönliche Wohlergehen geht. Aus dieser Perspektive mag der Gedanke, dass die Erbringung medizinischer Spitalleistungen ökonomischen Grundsätzen gehorchen sollte, Unbehagen verursachen. Dies ändert aber nichts daran, dass aus gesellschaftlicher Sicht eine Balance zwischen den medizinischen Möglichkeiten und ihrer Finanzierbarkeit sowie zwischen Qualität und Gerechtigkeit gefunden werden muss. Wettbewerb und Marktmechanismen im Spitalsektor sind in diesem Sinne kein Selbstzweck, sondern sollen dazu beitragen, einen Ausgleich zwischen den unterschiedlichen Ansprüchen herbeizuführen. Insbesondere soll der Wettbewerb Anreize für die einzelnen Spitäler schaffen, qualitativ hochstehende Leistungen zu einem guten Kosten-Nutzen-Verhältnis zu erbringen.
Spitalmärkte sind speziell, aber kein Spezialfall
Bei der Einführung von Wettbewerb im Spitalsektor ist jedoch einigen spezifischen Eigenschaften von Spitalmärkten Rechnung zu tragen:
- Spitalleistung sind typischerweise differenzierte Produkte. So unterscheiden sich Spitäler etwa bezüglich ihrer Standorte, aber auch im Hinblick auf Angebot und Qualität.
- In vielen Ländern ist im Spitalsektor die Anzahl der Leistungserbringer relativ klein, und die Märkte neigen deshalb zu oligopolistischen Strukturen. Dies hängt nicht zuletzt mit den im Spitalbereich bestehenden strukturellen und regulatorischen Markteintrittschranken zusammen.
- Der Spitalsektor ist durch hohe Transaktionskosten charakterisiert, die sich etwa darin äussern, dass die Preise das Ergebnis langwieriger und kostspieliger Verhandlungen sind.
- Spitalmärkte – und der Gesundheitssektor allgemein – sind durch asymmetrische Informationen geprägt. Damit ist gemeint, dass Informationen zwischen Arzt, Leistungsfinanzierer und Patient sehr unterschiedlich verteilt sein können. So kennt vielfach nur der Arzt den wirklichen Gesundheitszustand eines Patienten. Auch bezüglich der Notwendigkeit von Eingriffen und Therapien besteht regelmässig ein grosses Wissensgefälle zwischen dem Arzt und dem Patienten, aber oft auch zwischen dem Arzt und dem Leistungsfinanzierer.
- Gesundheitsleistungen sind Vertrauensgüter, da sich die Qualität der erbrachten Leistungen auch im Nachhinein oftmals nicht oder nur ungenau beobachten lässt. Für den Patienten mag es in vielen Fällen schwer zu beurteilen sein, ob eine Genesung auf eine spezifische Therapie zurückzuführen oder anderen Umständen zu verdanken ist.
Die beschriebenen Eigenschaften sind jedoch nicht nur Spitalmärkten eigen, und sie sprechen vor allem keinesfalls – wie oft behauptet – gegen die Einführung von Wettbewerb. So sind in der realen Welt differenzierte Produkte eher die Regel als die Ausnahme, und viele Märkte sind durch eine begrenzte Anzahl von Anbietern sowie Markteintrittsschranken gekennzeichnet. Auch Transaktionskosten – etwa in Form von Informationsbeschaffungs- oder Verhandlungskosten – sind ein weitverbreitetes Phänomen.
Informationsasymmetrien bestehen zudem bei weitem nicht nur in Spitalmärkten, und sie stellen keinen Persilschein für staatliche Interventionen dar: Der seriöse Gebrauchtwagenhändler, der eine längere Garantie als marktüblich gewährt und damit ein «Qualitätssignal» an seine Kunden aussendet, ist ein typisches Beispiel, wie eine Informationsasymmetrie ohne Staatseingriff überwunden werden kann. Aber auch das von unabhängiger Seite überwachte Bio-Label dient dazu, dem Konsumenten zu signalisieren, dass die erworbenen Nahrungsmittel tatsächlich nach biologischen Standards produziert wurden. Typischerweise wird dann auch im Spitalbereich mit Labeln gearbeitet. So stellt das Zertifikat «The Swiss Leading Hospitals» ein Gütesiegel dar, das nur Spitäler erhalten, die gewisse Qualitätsstandards erfüllen. Im Spitalbereich sind es heute vor allem aber auch digitale Informations- und Vergleichsportale, die zur Überwindung von Informationsasymmetrien beitragen.
Voraussetzungen für einen funktionierenden Spitalwettbewerb
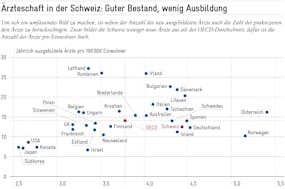
Damit Wettbewerb im Spitalmarkt funktionieren kann, müssen verschiedene Voraussetzungen erfüllt sein: Einerseits muss sichergestellt werden, dass die Zahl vorhandener Spitäler in den Einzugsgebieten genügend gross ist, damit überhaupt Wettbewerb entstehen kann. In der Schweiz mit ihren aktuell über 188 Akutspitälern dürfte diese Voraussetzung in den allermeisten Regionen auch dann noch gegeben sein, wenn das eine oder andere Spital seine Pforten schliesst. Auch müssen für die einzelnen Spitäler Anreize bestehen, Patienten anzuziehen, was z.B. mit der Einführung von Fallpauschalen erreicht werden kann. Anderseits müssen für die Patienten effektive Wahlmöglichkeiten bestehen, und es braucht genügend Informationen für fundierte Entscheide. Letzteres bedingt, dass die Qualität der Leistungserbringer – so gut wie möglich – gemessen und transparent gemacht wird. Nicht zwingend ist jedoch, dass der Patienten seine Entscheidungen alleine trifft. Hierbei können ihm etwa der Hausarzt, die Krankenversicherung oder eine Patientenorganisation beratend zur Seite stehen.

Die Schweiz hat Fallpauschalen im internationalen Vergleich spät eingeführt. (Quelle: Hochueli et al. 2017, eigene Darstellung)
Mit der Einführung der «Neuen Spitalfinanzierung» 2012, die neben DRG-basierten Fallpauschalen die freie Spitalwahl und gewisse Transparenzverpflichtungen mit sich brachte, wurden in der Schweiz die Voraussetzungen für einen funktionierenden Wettbewerb im Spitalsektor grundsätzlich geschaffen. Die Schweiz hat damit einen Systemwechsel nachvollzogen, der in vielen Europäischen Ländern bereits eine gute Dekade zuvor umgesetzt wurde (vgl. Abbildung). Die Hoffnung war, mit der «Neuen Spitalfinanzierung» die Effizienz und Qualität der Akutspitäler zu steigern und gleichzeitig die Kosten der akutsomatischen Leistungen zu senken. Gerade letzteres hat sich jedoch bis anhin nicht eingestellt, wobei es nicht zuletzt die anhaltende Bevorzugung der öffentlichen Spitäler durch die Kantone ist, die eine volle Entfaltung der Wirkung der «Neuen Spitalfinanzierung» behindert. Mit welchen Reformen der nach wie vor vorherrschende «Kantönligeist» durchbrochen und wie die Wettbewerbskräfte im Spitalwesen gestärkt werden könnten, hat Avenir Suisse in der Publikation «Gesunde Spitalpolitik», die kürzlich erschienen ist, detailliert dargelegt.
Weiterführende Informationen zum Thema finden Sie in der Studie «Gesunde Spitalpolitik».